Вызовы современной цифровой медицины
Пандемия ускорила развитие процесса цифровизации. По некоторым оценкам, за 2020 год удалось сделать то, на что в обычных условиях требовалось 7 лет. А в консервативной сфере здравоохранения часто цифровизация шла еще быстрее.
В сфере медицины и общественного здравоохранения ситуация с информатизацией всегда развивалась неравномерно. Какие-то сегменты всегда были на острие прогресса, в частности, кардиология, онкология, разработка лекарственных препаратов. Но все же большинство медиков даже в развитых странах плелись в хвосте. Например, в США, как напомнил президент АНО Ассоциация Развития Медицинских Информационных Технологий (АРМИТ) Михаил Эльянов, значительная часть клиник начала отказываться от бумажных карт только в середине 2000 годов, после урагана "Катрина", в результате которого множество больниц и частнопрактикующих врачей потеряли всю документацию вследствие вызванного стихийным бедствием наводнения.
Но, с другой стороны, оснащение медицинских учреждений постоянно обновлялось. Ведь наличие современных инструментов – залог качественной диагностики и лечения. Это показала и пандемия, ведь наиболее надежным методом диагностики стала томография легких, другие методы давали намного более серьезную погрешность. По оценке директора по продажам в сегменты Гражданского строительства Schneider Electric Дениса Леонова, современное медицинское учреждение мало чем уступает офису класса "А" по количеству устройств, подключаемых к сети передачи данных: "В постоянной эксплуатации персонала, находятся устройства и оборудование, которые помогают в диагностировании, сравнительном анализе, лечении и создании комфортных условий пребывания пациента в больнице. Все современное оборудование позволяет выдавать результаты в цифровом формате и обрабатывать для дальнейшей аналитики. Кроме того, создание необходимых условий пребывания пациентов – необходимый фактор для успешного выздоровления".
Прежде всего, активно внедрялись технологии дистанционного взаимодействия, в случае медицины – телемедицинские. Как отметила в своем выступлении на форуме "Цифровая инфраструктура промышленной России" (ЦИПР) 2021 заместитель председателя Правления Сбербанка Ольга Голодец, современные медицинские технологии позволяют увеличить доступность медицины в масштабах страны, повысить качество оказания консультаций, ускорить внедрение современных методов диагностики и лечения. Широкое распространение телемедицинских сервисов способствовало развитию других технологий. Более того, без применения целого ряда технологических решений телемедицинские системы или не могли работать вообще или функционировали не в полную силу.
Получило развитие и дистанционное образование врачей. По данным опроса НКО АРМИТ, именно дистанционное обучение является наиболее востребованным среди медиков сервисом. О желании его пройти в начале года заявляли три из четырех опрошенных. "За период пандемии Минздравом России было разработано 44 интерактивных обучающих модуля и 817 программ повышения квалификации по COVID-19. Суммарно более 1,5 млн медицинских работников прошли обучение по новым онлайн-программам", – информирует заместитель министра здравоохранения России, к. м. н Олег Салагай.
Активно применялись технологии дистанционного обучения в Канаде при подготовке среднего персонала. Как отметила президент Федерации медицинских специалистов Квебека, профессор Монреальского университета Диана Франкер, именно среднее звено медицинских работников, прежде всего, работавших в домах престарелых, понесло наибольшие потери в период первой волны пандемии. В итоге премьер-министр Канады Джастин Трюдо объявил конкурс на замещение данных должностей с прохождением 3-месячных экспресс-курсов для всех желающих. В процессе обучения использовались технологии дистанционного образования, прежде всего, в Квебеке, где обязательным требованием являлось владение французским языков.
Искусственный интеллект против Covid-19
Еще до официального начала пандемии остро встала задача "разгрузить" персонал центров обработки вызовов. С этой проблемой столкнулись все отрасли, которые перешли на дистанционный режим работы, не только медицина. Причем проблемы начались еще до того, когда число обращений достигло пика.
Внедрение различного рода "умных" помощников существенно снижало нагрузку на операторов. К примеру, на пике первой волны пандемии в апреле-мае 2020 года голосовые ассистенты обрабатывали порядка 60% обращений на телефонные горячие линии Правительства Москвы. Впрочем, чем сложнее запросы, тем доля обращений, на которые в состоянии ответить голосовой ассистент будет меньше.
Часто внедрение голосовых ассистентов требовало дополнительных вычислительных ресурсов. И в условиях действовавших ограничений, которые привели к перебоям поставок оборудования, единственным способом получить эти ресурсы стало использование облачных технологий. К примеру, ресурсы для запуска голосовых помощников автоматизации "горячих линий" Правительства Москвы предоставило "Яндекс Облако". Использование внешних ресурсов к тому же существенно снижало время, необходимое для запуска сервиса. Также облачные ресурсы позволили заметно снизить расходы на хранение больших массивов данных, причем соответствуя нормам регуляторов, которые в отношении данных пациентов более строги.
В сложном положении в период пандемии оказались больные хроническими заболеваниями. Они, с одной стороны, оказались в зоне повышенного риска, и, с другой, попали в ситуацию полной неопределенности и не понимали, что им делать дальше. В МНИОИ им. П. А. Герцена буквально за несколько часов была открыта круглосуточная горячая линия. с конца марта 2020 года по настоящее время горячая линия приняла порядка 50 тысяч звонков из разных регионов РФ. Сейчас на линии работают посменно 30 сотрудников МНИОИ им. П.А. Герцена в режиме 24/7. Ежедневно поступает от 120 до 150 звонков на "горячую линию" и до 1200 звонков в контактный информационный центр, для ее организации которого было использовано решение MANGO OFFICE.
Анастасия Можаева,
руководитель "горячей линии" МНИОИ им. П. А. Герцена:
В июле текущего года Минцифры России сообщило о переходе госинформсистемы координации информатизации (ФГИС КИ) на государственную единую облачную платформу (ГосОблако). При этом Минздрав оказался одним из 20 ведомств, которые участвуют в эксперименте по переводу части систем на единую облачную платформу, своего рода пилотной фазе данного проекта. "Проведение эксперимента и его текущие результаты признаны правительством РФ и Минцифры России эффективными, в связи с чем с 2021 г. Минцифры расширяет состав участников эксперимента. Поставщик услуги определяется путем участия в конкурсах – аукционах, запросе котировок и предложений – либо как единственный исполнитель в соответствии с 44-ФЗ. В настоящий момент переведены на услуги ГосОблака информационные системы 10 ведомств и внебюджетных фондов – ЦИК России, ФСС, Минтруд, Минюст, Росархив, Росимущество, Ростехнадзор, ПФР, Росреестр, а также Минцифры. В соответствии с постановлениями правительства РФ от 02.09.2020 №1342 и 06.04.2021 №527, новыми участниками эксперимента стали Росстат, Минэкономразвития, Минстрой, Минздрав, Роструд, Росреестр, Россельхознадзор, Рослесхоз, ПФР и ФОМС. В настоящее время Минцифры проводятся мероприятия по включению в эксперимент МЧС России, Росгидромета и др.", – сообщила ComNews пресс-служба Минцифры.
Частные клиники также активно внедряли дистанционные каналы взаимодействия с пациентами. Довольно активно применялись мессенджеры. К примеру, в ГК "Европейский медицинский центр" с их помощью обрабатывается порядка 500 обращений в сутки. Мессенджеры, прежде всего, WhatsApp, который наиболее активно применяется пациентами, используется для записи на прием, а также вызова врачей и медсестер на дом. При этом 30% заявок обрабатывается без участия человека. Доля потерянных обращений в клинику уменьшилась на два порядка, с 25% до 0,5%.
Центр диагностики и телемедицины зафиксировал в медицинских организациях, подведомственных Департаменту здравоохранения Москвы сокращение времени на подготовку протоколов на 22%: если до внедрения системы заполнение протокола занимало 5-6 минут, то после внедрения – 3-4 минуты на протокол", – такой результат был достигнут после внедрения системы Voice2Med от "Центра речевых технологий. В целом затраты времени медиков при использовании голосового ввода снижались до 6 раз.
Появлялись и сервисы сугубо медицинского назначения, применение которых облегчало работу по диагностике специфичных проявлений covid-19, в том числе и в удаленном режиме. Активно применялись сервисы анализа данных и для наблюдения за пациентами с другими заболеваниями, в том числе такими, где раньше применение дистанционных технологий никто не предполагал. "На базе исследовательского центра МГУ им. М. В. Ломоносова нами разработана нейронная сеть – специальный "КТ-калькулятор", оценивающий степень поражения легких. Для этого делается сопоставление данных анализов крови, сатурации, общей клинической картины пациентов с диагнозом "ковидная пневмония" с результатами, полученными после проведения компьютерной томографии у этих же пациентов", – так прокомментировал мэр Москвы Сергей Собянин результаты работы самообучающейся нейронной сети, которая была запущена для облегчения работы врачей по диагностике ковидной пневмонии. Как показала реальная практика, как российская, так и мировая, применение ИИ ускорило обработку снимков в 4-10 раз, при этом точность была выше, чем показанная специалистами-людьми очень высокой квалификации.
Хотя многие проекты стартовали до начала пандемии. К примеру, в Москве пилотная фаза внедрения системы поддержки принятия врачебных решений (СППВР) была начата в июне 2019 года. В октябре 2020 года инструмент постановки предварительного диагноза внедрен уже во всех взрослых поликлиниках Москвы.
Технологической основой СППВР стала Единая медицинская информационная аналитическая система, разработанная совместными усилиями Департамента здравоохранения Москвы и федерального Минздрава. Система помогает поставить предварительный диагноз, предлагает список исследований, необходимых для его подтверждения, а также перечень врачей, консультации которых понадобятся пациенту. В СППВР занесены протоколы обследования и лечения 87 наиболее распространенных заболеваний. Точность назначений составляет 90%.
"В проекте принимает участие двадцать одна компания-разработчик. Ими предлагается тридцать восемь сервисов. Столичное здравоохранение намерено раздвинуть рамки эксперимента, увеличив число вовлекаемых разработчиков и расширив количество направлений, в которых будут применены системы ИИ, а также привлекая в эксперимент еще больше врачей и медицинских организаций", – прокомментировала результаты применения ИИ в Москве заместитель столичного мэра по социальным вопросам Анастасия Ракова. Данные сервисы с января 2021 года доступны для любых медиков России в удаленном режиме, причем бесплатно.
Довольно активно востребованы оказались и сервисы, разработанные в экосистеме Сбера. "Уже в 43 регионах России более 100 медицинских учреждений применяют сервисы нашей компании, входящей в экосистему Сбера. Такие, как "КТ легких" – искусственный интеллект помогает врачу-рентгенологу описывать в первую очередь пациентов с пневмонией, это снижает вероятность ошибки и в целом нагрузку на врачей", – отметил генеральный директор ООО "СберМедИИ" Зак Игал в интервью Vision.
В Красноярской краевой клинической больнице уже в ходе пилотной фазы проекта по использованию искусственного интеллекта для оценки риска тяжелого течения пневмонии удалось вдвое снизить смертность пациентов и на 14% уменьшить количество пациентов с тяжелым течением болезни. С началом пандемии Covid-19 алгоритмы работы систем были соответствующим образом адаптированы.
"В России в качестве медицинских изделий были зарегистрированы два программных продукта на основе искусственного интеллекта – система Webiomed и Botkin AI. Многие регионы запускают свои пилотные проекты в этой области и исследуют практические перспективы ИИ в решении своих актуальных задач", – напоминает Олег Салагай.
Чем кормить ИИ
Широкое внедрение ИИ невозможно без создания единой системы сбора и хранения медицинских данных. "Для эффективного развития ИИ крайне важна автоматизация сбора данных в медучреждения, чтобы впоследствии на этих данных можно было обучать алгоритмы. Качество исходных данных для анализа и обучения, решение ситуации с обезличенными данными – это все крайне важные направления, которые могут открыть путь к созданию большого количества датасетов", – уверен Зак Игал.
Запуск СППВР в Москве был бы невозможен без существования Единой медицинской информационно-аналитическая системы (ЕМИАС) города Москвы, в которой аккумулированы данные пациентов. В течение ближайшего времени в Москве планируют полностью избавиться от нецифрового медицинского оборудования, что еще сильнее поднимет уровень готовности столичных медучреждений к внедрению новых технологических решений. В Красноярске адаптация используемой там систем под лечение коронавирусной инфекции также стала возможной только поле того, как в распоряжении разработчиков оказались данные о ходе болезни пациентов всего края. Для этого потребовалась интеграция с региональной медицинской информационной системой.
На федеральном уровне данные функции должна будет выполнять Единая государственная информационная система здравоохранения (ЕГИСЗ). Данный проект был инициирован еще в 2011 году, но завершен так и не был. Впрочем, как отмечает директор Дирекции по экспертно-аналитической работе Национального исследовательского университета Высшая школа экономики Михаил Плисс, в рамках работ по проекту была сделана большая работа по переоснащению медицинских учреждений и обучению персонала. Сейчас ЕГИСЗ переживает второе рождение на новых принципах, и его реализация является одним из приоритетов федерального Минздрава. На его реализацию выделены и бюджетные средства.
Как отмечает Олег Салагай, ее внедрение позволит медицинским учреждениям перейти к полностью безбумажному документообороту: "После принятия приказа № 947н медицинские организации могут перейти на ведение медицинской карты пациента исключительно в электронном виде без дублирования на бумажном носителе, в случае отсутствия заявления пациента (его законного представителя), составленного в простой письменной форме, о ведении его медицинской документации в бумажном виде и при условии выполнения требований, предусмотренных Порядком, утвержденным приказом № 947н".
По оценке генерального директора "Медлайнсофт" Ольги Лебедевой, ЕГИСЗ, при условии наполнения ее данными, позволит поднять на новый уровень организацию персонализированных медицинских сервисов: "Единая база медицинских данных пациентов позволила бы улучшить персонализацию с точки зрения лечения. К внедрению такой базы подходит государство, создавая ЕГИСЗ и предоставляя клиникам и внешним системам доступ к медицинским данным. Но государственная система пока только наполняется данными".
Впрочем, по первому требованию пациента или его представителей, данные могут быть продублированы и на бумажном носителе. Однако, как показывает результат опроса конгресса "ОргЗдрав 2021", в медицинском сообществе отношение к электронной медкарте все же не вполне однозначное: почти четверть опрошенных считает, что ее внедрение никак не скажется на ускорении процесса цифровизации, а 8% и вовсе уверены в том, что влияние ее будет отрицательным.
В 2020 году в рамках мер по реализации нацпроекта "Здравоохранение" началось создание платформы "Вертикально интегрированные медицинские информационные системы" (Платформа ВИМИС) в масштабах всей России. Данная платформа должна охватить такие направления как онкология, акушерство, гинекология и неонатология, сердечно-сосудистые заболевания и профилактическая медицина. Платформа ВИМИС должна объединить ресурсы нескольких государственных и отраслевых информационных систем, включая ЕГИСЗ, региональные медицинские информационные системы. Составной частью платформы станут также цифровые помощники врача и дашборды, ориентированные на управленческий персонал, от руководства медучреждений до сотрудников федерального министерства.
Создание ВИМИС решит задачу консолидации данных, что должно способствовать эффективному решению целого ряда насущных задач. Прежде всего, это снижение потребности в уникальных специалистах за счет наличия встроенных аналитических средств. Плюс ко всему, как отметил в своем выступлении на конференции "Медсофт 2021" руководитель проекта ООО "Флексибейс" Ринат Мукаев, решение задачи сбора качественных данных является первым шагом к разработке самообучающихся систем. Тем более, что 90% необходимого для этого инструментария является свободным ПО.
Но есть и проблемы. К примеру, как отметил генеральный директор ГК "БрэйнСистемс" Андрей Яковлев, не всегда соблюдается принцип импортозамещения, имеют место и нарушения авторского права: "Требования к применению отечественного программного обеспечения в медицинских организациях нарушаются в невероятных масштабах. К примеру, в большое число больниц одного из крупных регионов была закуплена МИС, позднее исключенная из реестра российского ПО, так как функционировала на основе иностранной базы данных производства Oracle. При этом никаких правовых отношений медицинских организаций, эксплуатирующих это ПО, с корпорацией Oracle установлено не было. Нарушение государственными учреждениями закона об авторском праве в таких масштабах может привести к серьезным имиджевым потерям на рынке международного ИТ".
Курс на персонализированные сервисы
Развитие телемедицинских проектов подстегнуло развитие также таких направлений, как e-health и m-health, направленных на дистанционный мониторинг состояния пациентов с различными хроническими заболеваниями при помощи разного рода носимых устройств, как специализированных, так и массовых.
Впрочем, в последнее время, как отмечается в докладе "Обзор систем удаленного мониторинга пациентов", подготовленного Evercare, предпочтение отдается специализированным устройствам. По мнению авторов доклада, это связано с тем, что у массовых устройств целый комплекс критичных недостатков, среди которых наиболее критичными называются большой риск утечки критичных данных, а также возможность отключения пользователем каналов передачи данных. Также значительная часть пациентов просто не имеет смартфонов и при этом не хочет их приобретать и осваивать. Серьезные сложности для разработчиков доставляет большое количество вариантов программных и аппаратных платформ, что осложняет разработку и отладку приложений.
Направление e-health/m-health активно развивалось и в доковидные времена, причем на деле доказало свою эффективность. Так, известно несколько случаев, когда "умные" часы фиксировали риск сердечного приступа у владельца и сигнализировали его лечащему врачу, что позволяло вовремя принять меры и избежать тяжелых последствий. Как напомнил в своем выступлении на конгрессе "ОргЗдрав 2021" старший директор по экономике здравоохранения и возмещению Abbott (Германия) Маркус Зиберт, затраты на современные технические средства поддержания здоровья окупаются в семикратном объеме.
По мнению авторов "Обзора систем удаленного мониторинга пациентов", заметное улучшение состояния здоровья можно добиться также у пациентов, которых страдают такими хроническими заболеваниями как бронхиальная астма, хроническая обструктивная болезнь легких (ХОБЛ), сахарный диабет, ожирение, целый ряд заболеваний почек. При этом затраты на оборудование относительно невелики (не превышают 35 тыс. руб), и они быстро окупаются. К примеру, у больных артериальной гипертензией количество госпитализацией снижалось вдвое, а тяжелые последствия (инфаркты, инсульты) наступали на 70% реже.
Серьезных успехов удалось добиться онкологам. Многие виды опухолей перестали считаться безусловно смертельными, а понятия "онколог" и "специалист по паллиативной помощи" утратили синонимию. "Традиционно дорогостоящая терапия онкологических заболеваний назначается всем пациентам, исходя из морфологического типа опухоли, однако, как минимум в 30% случаев, она бывает неэффективна. Персонифицированный подход, основанный на знании генетического паспорта опухоли, позволяет назначать действительно эффективное лечение, тем самым, продлевая жизни пациентов", – делится своим опытом д. м. н., проф., заведующий отделением опухолей головы и шеи клинического госпиталя "Мать и дитя" Али Мудунов.
По мнению руководителя глобального направления по здравоохранению Ernst&Young Global Health Аллохи МакБрайд, которая она высказала на конгрессе "ОргЗдрав 2021", в период пандемии в разных странах развивался "виртуальный стационар на дому": "Уже во время пандемии эффективно применялись отдельные решения, основанные на цифровых технологиях: удаленный мониторинг пациентов благодаря применению мобильных (портативных) медицинских приборов; осуществлялись виртуальные визиты врачей, медицинских сестер и социальных работников; происходил триаж пациентов при принятии решения о необходимости госпитализации".
Оптимальная комплектация систем удаленного мониторинга пациентов
| Патология / состояние | Распространенность | Смертность / частота проявления осложнений | Комплаенс пациента | Основное медицинское оборудование в условиях телемедицинского мониторинга | Дополнительное (рекомендуемое) медицинское оборудование в условиях телемедицинского мониторинга | Примерная стоимость основного медицинского оборудования | Примерная стоимость рекомендуемого медицинского оборудования | Общая стоимость / рентабельность относительно комплаенса пациента | Особенности |
|---|---|---|---|---|---|---|---|---|---|
| Астма | Высокая | Низкая / низкая | Высокий | Спирометр; Пикфлоуметр; Тонометр; Цифровой стетоскоп |
Анализатор крови; Пульсоксиметр |
От 35 тыс. руб. | От 28 тыс. руб. | От 63 тыс. руб. Средняя рентабельность | Высокая распространенность и приверженность лечению. Нуждаются в амбулаторном мониторинге здоровья и редком контроле со стороны лечащего врача |
| Хроническая обструктивная болезнь легких | Средняя | Высокая / средняя | Очень низкий | Спирометр; Тонометр; Цифровой стетоскоп; Пульсоксиметр; Термометр |
Анализатор крови; ЭКГ-монитор |
От 40 тыс. руб. | От 31 тыс. руб. | От 71 тыс. руб. Очень низкая рентабельность |
Высокая распространенность среди мужчин с очень низким комплаенсом. Обычно пациенты с ХОБЛ вообще не занимаются собственным здоровьем |
| Гипертоническая болезнь | Очень высокая | Очень высокая / очень высокая |
Очень низкий | Тонометр; Цифровой стетоскоп; ЭКГ-монитор; Фитнес-браслет |
Анализатор крови; УЗИ-монитор |
От 31 тыс. руб. | От 75 тыс. руб. | От 106 тыс. руб. Низкая рентабельность |
Самая распространенная группа заболеваний. Достаточно низкий комплаенс, но, тем не менее, очень часто нуждаются в телемедицинском мониторинге |
| Хроническая сердечная недостаточность | Высокая | Очень высокая / высокая | Низкий | Тонометр; Цифровой стетоскоп; ЭКГ-монитор; Фитнес-браслет |
Анализатор крови; Пульсоксиметр; Анализатор мочи; Весы |
От 32 тыс. руб. | От 46 тыс. руб. | От 78 тыс. руб. Средняя рентабельность |
Распространенная группа заболеваний. Очень часто нуждаются в телемедицинском мониторинге |
| Сахарный диабет | Очень высокая | Очень высокая / очень высокая |
Ниже среднего | Глюкометр; Тонометр |
Стетоскоп; Офтальмоскоп; Анализатор мочи; Весы; Анализатор крови; Фитнес-браслет |
От 17 тыс. руб. | От 77 тыс. руб. | От 94 тыс. руб. Очень высокая рентабельность |
Высокая распространенность и высокая приверженность пациентов к различному мониторингу здоровья |
| Ожирение | Очень высокая | Низкая / очень высокая | Выше среднего | Весы; Фитнес-браслет; Тонометр |
Стетоскоп; Глюкометр; Анализатор крови |
От 13 тыс. руб. | От 51 тыс. руб. | От 64 тыс. руб. Очень высокая рентабельность |
Одно из самых распространенных заболеваний с высокими рисками осложнений. Высокая потребность в телемедицинском мониторинге и дополнительном оборудовании |
| Хроническая болезнь почек | Средняя | Средняя / высокая | Средний | Тонометр; Анализатор мочи |
Анализатор крови; УЗИ-монитор; ЭКГ-монитор; Фитнес-браслет; Цифровой стетоскоп |
От 22 тыс. руб. | От 100 тыс. руб. | От 122 тыс. руб. Низкая рентабельность |
Заболевание, которое часто проявляется как осложнение других патологий. Зачастую могут нуждаться в дополнительном оборудовании |
Источник: "Обзор систем удаленного мониторинга пациентов", Evercare
Уже сейчас в 15 российских регионах осуществляется дистанционный контроль больных артериальной гипертензией за счет средств ОМС. По мнению руководителя направления цифровой медицины сети лабораторий "Инвитро", члена экспертного совета по информационно-коммуникационным технологиям Минздрава РФ Бориса Зингермана, данный сегмент ждет большое будущее. При этом успешная работа таких сервисов немыслима без искусственного интеллекта, пусть и "слабого". Активную работу в данном направлении, как отметила Ольга Голодец, ведет и Сбер. И министр здравоохранения России Михаил Мурашко в своем приветственном слове участникам "ОргЗдрав 2021" назвал персонализированную медицину в числе основных приоритетов работы ведомства.
По мнению Али Мудунова, для работы искусственного интеллекта необходимо решить 4 задачи: "Накопление данных о результатах диагностики и лечения пациентов; хранение и анализ этих данных в цифровом формате; использование результатов анализа в принятии клинических решений и применение современной терапии, основанной на воздействии на определенные мишени в организме человека".
По оценке руководителя направления по регуляторным политикам в области данных реальной клинической практики Roche (Швейцария) Грейси Крейн, источником ценных медицинских данных могут быть не только истории болезни, но и счета медицинской помощи, показатели с индивидуальных портативных приборов, данные о здоровье человека со смартфонов и прочих устройств, которые могут собираться в реальном времени. Причем они могут применяться не только для лечения пациентов, но и, например, для корректировки инструкций по применению лекарственных препаратов.
"В будущем нас ждут "умные больницы", где большинство процессов автоматизировано и роботизировано; действуют предиктивная аналитика и чат-боты на основе искусственного интеллекта, для быстрого реагирования на запросы пациентов. С одной стороны, это позволит подойти к диагностике и лечению более персонифицировано, учитывая анализ множества индивидуальных параметров пациентов, с другой – объединить и связать между собой медицинские организации, участвующие в оказании медицинской помощи, что особенно важно для сельской местности и территорий с низкой плотностью проживания населения", – такой прогноз дает Аллоха МакБрайд.
Появляется практический запрос и со стороны ЛПУ. "Клиники стараются предлагать пациенту не отдельную услугу, а полноценный маркетплейс с набором опций и специальных предложений. Доступ к магазину продуктов клиники пациент получает в личном кабинете в мобильном приложении", – делится опытом внедрения разработок своей компании Ольга Лебедева.
Сложности и вызовы цифровой медицины
Для практического внедрения технологических решений существует множество препятствий, их объединяют в классы или группы. На конференциях, посвященных ИТ в медицине, чаще всего назывались 4 класса основных проблем, с которыми приходилось сталкиваться при практическом внедрении различного рода решений: технические, нормативно-регуляторные, организационно-методические, финансовые.
По мнению большинства экспертов, технологические проблемы в основном разрешены. Практически устранено "цифровое бездорожье". Это позволит уже в текущем году, как отмечает Олег Салагай, полностью завершить подключение к Интернету фельдшерско-акушерских пунктов. Однако до полного решения все же еще далеко. "Чаще всего мы сталкиваемся с низким уровнем технического обеспечения в клиниках. Клиники решают насущные вопросы с компьютерами, серверами, обучением персонала технической грамотности, и у многих просто еще не дошли руки до телемедицины", – сетует Ольга Лебедева.
Денис Леонов,
директор по продажам в сегменты гражданского строительства Schneider Electric:
Раньше большую сложность создавало, например, то обстоятельство, что типовые здания больниц и поликлиник не имели помещений, где можно было бы разместить серверное оборудование. Однако эти трудности в ходе проектов по информатизации научились преодолевать. "Современные медицинские учреждения, которые строятся или проходят реновацию, отвечают международным требованиям и стандартам. Действующие рекомендации по построению инженерных систем объектов здравоохранения включают в себя в том числе решения по автоматизации и диспетчеризации инженерных систем зданий", – уверен Денис Леонов.
Хотя проблемы, связанные с несовершенством оборудования, никуда не исчезли. По мнению лауреата премии Правительства РФ в области образования, заслуженного врача РФ, д. м. н, профессора, академика Российской академии наук, заведующего кафедрой терапии и семейной медицины РНИМУ, президента АО "Медицина" Григория Ройтберга, сталкиваться с искажением получаемой и передаваемой медицинской информации (снимки, ЭКГ, энцефалограммы) из-за сбоев технического оснащения приходится очень часто. И, наконец, как напоминает Михаил Плисс, для опытного врача может иметь значение то, как пациент заходит в кабинет, цвет кожных покровов и склер, а также другие факторы, и эти характеристики при использовании средств дистанционного взаимодействия или аналитики, включая искусственный интеллект, теряются.
Более серьезной сложностью является низкий уровень ИТ-грамотности сотрудников медицинских учреждений. Долгое время этому уделялось недостаточное внимание как на стадии обучения в вузах и средних учебных заведениях, так и в ходе реализации программ профессиональной переподготовки. Какие-то подвижки начались только в 2010 годы. Данная ситуация приводит в том числе и к тому, что медикам и ИТ-специалистам сложно найти общий язык, прямым следствием чего является низкое качество очень многих медицинских информационных систем, работа в которых просто саботируется.
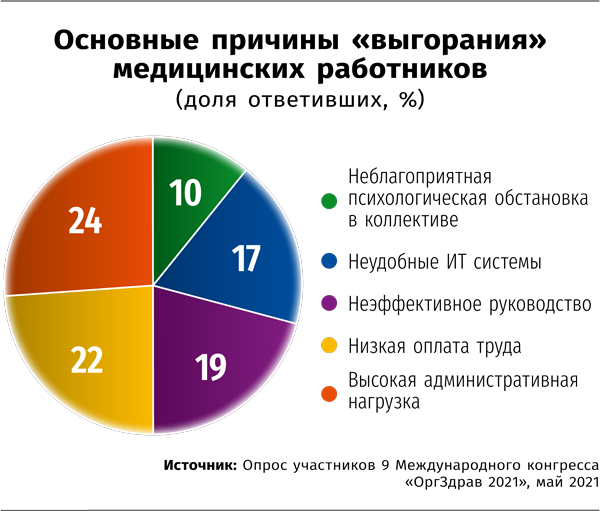
Как отмечают сами медики, неудобные системы являются одной из наиболее значимых причин профессионального выгорания, лишь немногим уступая таким, как низкая оплата труда, неэффективное руководство или высокая административная нагрузка. Никуда не делся и традиционный консерватизм медиков, которые с трудом принимают различные новшества.
Зак Игал,
генеральный директор ООО "СберМедИИ":"В свое время понадобилось примерно десять лет, чтобы такое новшество, как электрокардиограф, было принято и врачами, и пациентами. Речь идет, скорее, не о недоверии, а о консерватизме. Сейчас зарождается новая парадигма: врачи, которые используют "цифровых помощников", станут более востребованными. И нам особенно приятно сотрудничать с такими врачами-первопроходцами, причем как в столице, так и в регионах".
Ольга Лебедева советует выделить специального менеджера, который бы снимал опасения персонала и доводил до него необходимость внедрения тех или иных новшеств: "Медперсонал не всегда с энтузиазмом встречает инновации, которые требуют отказа от привычных методов работы, дополнительного обучения и т.д. На этом этапе клинике важно привлечь ответственного менеджера, который снимет опасения у сотрудников, доходчиво расскажет о целях и порядке работы сервиса, объяснит перспективы и поощрит инициативы".
Директор государственного автономного учреждения Тюменской Области "МИАЦ" (ГАУ ТО "МИАЦ") Андрей Ивашинников уверен: "Никто не будет пользоваться, например, молотком с двумя ручками. А многие информационные системы не только не облегчают работу врачей, но и затрудняют ее. Естественно, использование "неудобных" систем, если называть вещи своими именами, саботируется". Борис Зингерман обращает внимание и на то, что очень часто автоматизируются второстепенные направления, а не насущные задачи.
Как предупреждает директор по развитию РМИС "Медведь" Дмитрий Котохин, иногда использование технических средств вызывает отторжение и у пациентов, особенно пожилых. В ряде регионов могут влиять и другие факторы, например, недостаточное владение русским языком.
При этом разрешению многих сложностей мешает устаревшая нормативная база. Можно вспомнить то, как долго решалась проблема полной юридической значимости электронных медицинских документов. Тут поставил точку приказ №947п Минздрава, вступивший в силу в феврале 2021 г. Однако, как напоминает Борис Зингерман, остается целый ряд регуляторных моментов, прежде всего, связанных с удаленной идентификацией пациентов, которые мешают внедрению разного рода медицинских систем. Однако, по оценке Григория Ройтберга, надежная идентификация врача и пациента является реальной проблемой: "У нас были случаи, когда мы смотрели не того больного. Не смогли его идентифицировать. То есть его номер болезни такой-то и зовут его Иван Иванович, а на самом деле это оказался другой человек".
Григорий Ройтберг также обращает внимание на ряд правовых рисков, связанных с возможным разглашением медицинских данных. И эти риски в последнее время имеют явную склонность к росту. Можно вспомнить, например, утечку данных о 300 тысячах жителей Москвы, переболевших коронавирусной инфекцией, которая была выявлена в августе 2020 года.
По мнению Андрея Яковлева, разработчики медицинских систем часто не соблюдают многие требования законодательства и не имеют всех необходимых лицензий: "Серьезные опасения вызывает игнорирование актуальных требований законодательства в части обеспечения информационной безопасности. Разработчики ведут деятельность без необходимых лицензий. Разрабатывают средства защиты информации, применяют электронную подпись, оказывают услуги по технической защите конфиденциальной информации (п.1, 4, 5 ч.1 ст.12 ФЗ-99 "О лицензируемых видах деятельности") без соблюдения лицензионных требований, не имея методической информации ограниченного доступа, силами специалистов, не обладающими специальными знаниями, таким образом необходимые меры не реализуются. Возможные последствия утечки медицинской тайны и персональных данных наверняка ожидают в даркнете и черные риелторы и телефонные мошенники".
Не решена проблема передачи данных из разных медицинских систем. В итоге, например, не редка ситуация, когда за несколько месяцев данные о прививке, сделанной в частной или ведомственной клинике, не попадают в государственные системы со всеми вытекающими последствиями. Аналогичные проблемы с теми, кто сделал прививки в другом регионе. "С февраля (!!!) не смогли передать в ЕМИАС данные о вакцинации. И до контакт-центра не дозвониться, видимо проблема носит массовый характер", – типичная жалоба в социальных сетях.
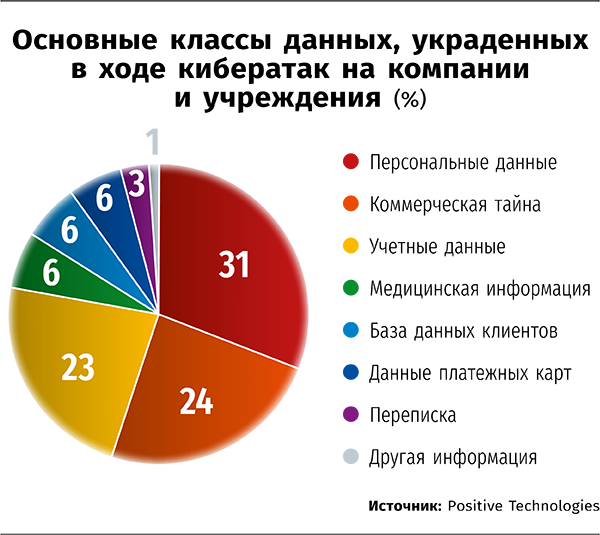
Согласно данным Positive Technologies, по итогам 2020 года медицина, наряду с промышленностью и государственным управлением, попала в тройку отраслей, которые наиболее активно подвергаются атакам киберпреступных группировок. Медицинские данные становились целью злоумышленников в ходе почти четверти всех атак. Заместитель директора Национального координационного центра по компьютерным инцидентам (НКЦКИ) Николай Мурашов на совместной пресс-конференции с "Ростелеком-Солар", посвященной отражению серии кибератак на российские органы госвласти, также признал значительный рост числа нападений на сферу здравоохранения. Особый интерес злоумышленников вызывали разработчики вакцин.
Традиционно для таких атак используют троянцы-шифровальщики, срабатывание которых выводит ИТ-инфраструктуру из строя. В учреждениях здравоохранения в ходе таких атак может быть поражено и медицинское оборудование. В 2020 году был отмечен первый в истории случай смерти пациента вследствие кибератаки: клиника, пострадавшая в ходе атаки шифровальщика, не смогла принять экстренного пациента, который скончался при транспортировке в другое учреждение.
Новым в ходе атак 2020–2021 годов, наряду с существенным ростом выкупа, который злоумышленники требуют за сохранение данных, стала сочетание шифрования с кражами информации, которую атакующие выставляют на продажу или размещают в открытый доступ. При этом данные о состоянии здоровья больших масс людей пользуются у злоумышленников наиболее высоким спросом. К примеру, в марте 2021 года в ходе атаки на Департамент полиции округа Колумбия (США) именно данные с медицинских карточек нескольких десятков сотрудников были обнародованы злоумышленниками для демонстрации серьезности их намерений. И это при том, что в распоряжении злоумышленников оказались данные о полицейской агентуре, внедренной в преступные сообщества.